Clap de fin pour le blogue
L’actuel blogue migre vers une autre plateforme, sous un autre nom. Après plus de 10 ans et 292 articles à traiter la question de l’activité physique et ses liens avec la santé… je m’y trouve trop à l’étroit. Ce blogue m’aura aidé à aiguiser mon analyse et je l’espère aura aidé les quelques lecteurs. Vous pourrez me retrouvez à cette adresse:
Je vais continuer à aborder l’activité physique mais aussi d’autres thématiques liées au changement climatique, la psychologie ou encore la santé. D’ailleurs l’article du moment est à la croisée, car il présente plusieurs contenus francophones et anglophones qui résume une revue de littérature que j’ai pu mener avec des collègues: le changement climatique et l’activité physique, le sport: une revue de la littérature systématique.
Le compte twitter @ActiPhysAdapt va aussi s’éteindre, pour suivre le nouveau blogue, suivez @PaquitoBernard
 Au Canada, Chan et al.(1) ont examiné cette question par le biais d’une étude interventionnelle de 12 semaines. Les chercheurs utilisaient des messages motivationnels couplés à des podomètres pour changer le comportement des participants. L’étude se déroulait à Charlottetown sur l’île du Prince Édouard. L’intervention était plus efficace lorsque la température était plus clémente. Le nombre de pas quotidiens augmentait de 3 % tous les 10°C. A l’inverse, la pluie (des >5mm) et la neige accumulée (10cm) minoraient l’effet de l’intervention avec, respectivement, -5 % et -3.6 % pas par jour en moyenne. La figure ci-dessous représente les effets des conditions climatiques pour une personne qui réalise 10,000 pas quotidiens.
Au Canada, Chan et al.(1) ont examiné cette question par le biais d’une étude interventionnelle de 12 semaines. Les chercheurs utilisaient des messages motivationnels couplés à des podomètres pour changer le comportement des participants. L’étude se déroulait à Charlottetown sur l’île du Prince Édouard. L’intervention était plus efficace lorsque la température était plus clémente. Le nombre de pas quotidiens augmentait de 3 % tous les 10°C. A l’inverse, la pluie (des >5mm) et la neige accumulée (10cm) minoraient l’effet de l’intervention avec, respectivement, -5 % et -3.6 % pas par jour en moyenne. La figure ci-dessous représente les effets des conditions climatiques pour une personne qui réalise 10,000 pas quotidiens.
Un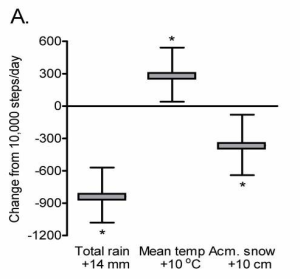 e seconde étude (2), menée à Chicago, ciblait des adultes inactifs et très sédentaires. Ils étaient répartis dans 2 bras, qui visaient soit l’augmentation de l’activité physique ou la réduction de la sédentarité. L’étude a duré 3 ans donc les participants ont été recrutés à des saisons différentes. Les participants inclus dans le bras centré sur l’activité physique augmentaient significativement durant l’été leur durée moyenne quotidienne d’activité physique d’intensité modérée à élevée (APMV) de 10 minutes.
e seconde étude (2), menée à Chicago, ciblait des adultes inactifs et très sédentaires. Ils étaient répartis dans 2 bras, qui visaient soit l’augmentation de l’activité physique ou la réduction de la sédentarité. L’étude a duré 3 ans donc les participants ont été recrutés à des saisons différentes. Les participants inclus dans le bras centré sur l’activité physique augmentaient significativement durant l’été leur durée moyenne quotidienne d’activité physique d’intensité modérée à élevée (APMV) de 10 minutes.
Une augmentation de 12°C était associée à une différence de 1.5 minutes supplémentaires d’APMV entre les deux groupes. Une durée de lumière du jour prolongée semblait augmenter la durée d’APMV de 2.3 minutes. Ici les précipitations n’influençaient pas l’APMV, ni les autres saisons.
En conclusion, certaines conditions climatiques modèrent les effets des interventions de changement de comportement visant l’activité physique. Pour les chercheurs, comme pour les étudiants des analyses de sensibilité devraient être réalisées afin de quantifier les effets de ces facteurs. D’ailleurs, dans nos analyses transversales réalisées sur des données d’accélérométrie Canadiennes, nous avons contrôlé l’effet des saisons systématiquement (3–5).
- 1. Chan CB, Ryan DA, Tudor-Locke C. Relationship between objective measures of physical activity and weather: a longitudinal study. Int J Behav Nutr Phys Act. 2006 Aug 7;3:21.
- 2. Welch WA, Spring B, Phillips SM, Siddique J. Moderating Effects of Weather-Related Factors on a Physical Activity Intervention. American Journal of Preventive Medicine. 2018 May 1;54(5):e83–9.
- 3. Bernard P, Hains-Monfette G, Atoui S, Moullec G. Daily Objective Physical Activity and Sedentary Time in Adults with COPD Using Spirometry Data from Canadian Measures Health Survey [Internet]. Canadian Respiratory Journal. 2018 [cited 2020 Apr 22]. Available from: https://www.hindawi.com/journals/crj/2018/9107435/
- 4. Hains-Monfette G, Atoui S, Needham Dancause K, Bernard P. Device-Assessed Physical Activity and Sedentary Behaviors in Canadians with Chronic Disease(s): Findings from the Canadian Health Measures Survey. Sports. 2019 May;7(5):113.
- 5. Bernard P, Hains-Monfette G, Atoui S, Kingsbury C. Differences in daily objective physical activity and sedentary time between women with self-reported fibromyalgia and controls: results from the Canadian health measures survey. Clin Rheumatol. 2018 Aug 1;37(8):2285–90.
Une récente méta-analyse a quantifié l’effet du développement du transport (nouveau réseau, amélioration) en commun (bus, métro, tramway ou autre transit ‘léger’) sur l’activité physique (AP) d’intensité légère à modérée et l’AP d’intensité modérée à vigoureuse (1).
 Neuf études ont été identifiées et 5 fournissaient assez d’information pour réaliser une méta-analyse. Les études ont été réalisées aux USA, Royaume-uni, Canada et au Mexique. L’AP était mesurée avant le développement des infrastructures puis entre 5 à 24 mois, une fois le transport en commun disponible. Les transports en commun testé prenaient la forme de systèmes de transit léger. La mesure de l’AP a été réalisée à l’aide d’accéléromètres ou GPS (6 études) ou de questionnaires (3 études).
Neuf études ont été identifiées et 5 fournissaient assez d’information pour réaliser une méta-analyse. Les études ont été réalisées aux USA, Royaume-uni, Canada et au Mexique. L’AP était mesurée avant le développement des infrastructures puis entre 5 à 24 mois, une fois le transport en commun disponible. Les transports en commun testé prenaient la forme de systèmes de transit léger. La mesure de l’AP a été réalisée à l’aide d’accéléromètres ou GPS (6 études) ou de questionnaires (3 études).
Les analyses statistiques suggèrent que le développement de nouvelles infrastructures de transport en commun est associé à une augmentation significative de 35 minutes hebdomadaires d’AP d’intensité légère à modérée. En revanche, l’AP d’intensité modérée à élevée ne semblent pas augmenter. Les auteurs suggèrent que cette différence s’explique par le type d’AP favorisé par les transports en commun, c-à-d la marche ou le vélo. Ces résultats supportent le développement des transports en commun qui sont associés avec d’autres bénéfices comme la réduction des accidents, l’amélioration d’indices de santé cardiovasculaires (2) ou encore la réduction de la pollution.
L’étude ne permet pas de savoir si la création d’un système de transport en commun d’envergure, c-à-d en parlant de presque zéro, peut aussi avoir un effet positif sur l’AP. Gageons que oui.
- 1. Xiao C, Goryakin Y, Cecchini M. Physical Activity Levels and New Public Transit: A Systematic Review and Meta-analysis. American Journal of Preventive Medicine. 2019 Mar;56(3):464–73.
- 2. Patterson R, Webb E, Hone T, Millett C, Laverty AA. Associations of Public Transportation Use With Cardiometabolic Health: A Systematic Review and Meta-Analysis. Am J Epidemiol. 2019 Apr 1;188(4):785–95.
 Une revue systématique de la littérature a tenté de dresser l’état des connaissances à propos des messages de promotion de l’activité physique, leurs effets, leurs modes de diffusion et tout cela en fonction des caractéristiques générales des personnes ciblées (1). Les auteurs proposent quelques recommandations bien que le niveau de preuve soit faible dans la majorité de cas. Dans l’image ci-dessous, plus la couleur est rouge, plus le niveau de preuve est faible. En voici, une traduction libre:
Une revue systématique de la littérature a tenté de dresser l’état des connaissances à propos des messages de promotion de l’activité physique, leurs effets, leurs modes de diffusion et tout cela en fonction des caractéristiques générales des personnes ciblées (1). Les auteurs proposent quelques recommandations bien que le niveau de preuve soit faible dans la majorité de cas. Dans l’image ci-dessous, plus la couleur est rouge, plus le niveau de preuve est faible. En voici, une traduction libre:
Recommandations pour développer des messages liés à l’Activité Physique
Enfants:
- les messages devraient avoir un contenu positif, surligner les bénéfices de l’AP.
- Les messages devraient insister sur les bénéfices en terme d’affect et de relations sociales
Adultes:
- les messages devraient avoir un contenu positif, focalisés sur les bénéfices pour la santé mentale et les relations sociales
- Les messages devraient être brefs sans contenu perçu comme une menace.
- Pour la population générale, les modes de diffusion sont les média, mais les professionnels de santé sont à privilégier pour les personnes à risque ou avec un diagnostic
Personnes d’âge avancé:
- les messages devraient avoir un contenu positif, focalisés sur les bénéfices pour la santé mentale et les relations sociales: “l’AP est une opportunité entrer en contact avec les autres”
- Les messages délivrés par des professionnels de santé sont très bien perçus
Femmes enceintes
- Les messages devraient être clairs et pratiques en présentant les règles de sécurité
- Les messages sont perçus comme crédibles lorsqu’ils sont donnés par un professionnel de santé
Personnes avec une déficience ou en situation de handicap
- Les messages devraient porter sur les bénéfices affectifs à court terme et devraient être soutenu pas des images les représentant
- Les messages devraient être portés par des organisations perçues comme crédibles, mais aussi par les travailleurs sociaux ou les professionnels de santé
1. Williamson C, Baker G, Mutrie N, Niven A, Kelly P. Get the message? A scoping review of physical activity messaging. International Journal of Behavioral Nutrition and Physical Activity. 2020 Apr 15;17(1):51.
Aux États-Unis, moins d’un adulte sur trois aux prises avec un trouble dépressif clinique a reçu des recommandations ou conseils en lien avec l’Activité Physique (AP) de la part d’un professionnel de la santé (1). L’analyse d’une base de donnée représentative canadienne, suggère des résultats différents (2).
L’enquête ciblait les adultes qui rapportaient avoir un reçu un diagnostic de trouble de l’humeur ou de l’anxiété. L’activité physique était recommandée chez 2 participants sur 3 pour gérer leurs symptômes mais moins de 50% des personnes ayant reçu cette recommandation rapportent l’avoir suivie. Parmi les participants qui rapportaient avoir réalisé de l’activité physique dans les 12 derniers mois, ceux qui n’avaient par reçu de conseils de la part d’un professionnel de la santé étaient quasiment deux fois moins nombreux (77% versus 40%). Il est important de noter que seulement 40% des participants recevaient des recommandations d’arrêt du tabac. C’est très étonnant lorsqu’on connaît les effet délétères pour la santé physique mais aussi mentale pour les personnes dépressives par exemple. Voir à ce propos le précédant article : Pourquoi il faut aider les personnes dépressives à changer leurs comportements de santé ?
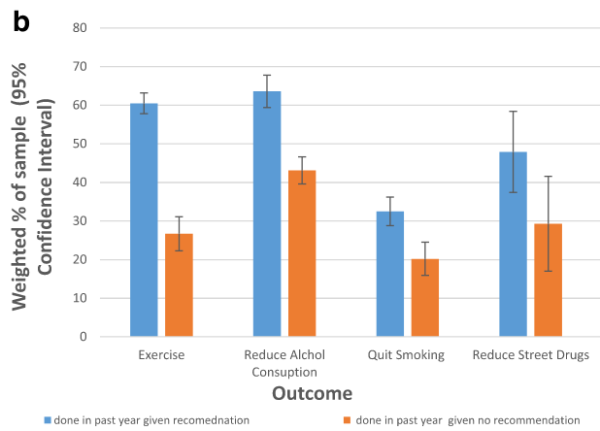
Ces deux études soulignent que les efforts de promotion de l’activité physique pour des raisons de santé mentale doivent être maintenus, mais aussi que les professionnels de santé devraient être formé à la promotion de l’activité physique (3).
1. Glowacki K, Duncan MJ, Gainforth H, Faulkner G. Barriers and facilitators to physical activity and exercise among adults with depression: A scoping review. Mental Health and Physical Activity. 2017 Oct 1;13:108–19.
2. Woolf BAR, Williams JVA, Lavorato DH, Bulloch AGM, Patten SB. A comparison of recommendations and received treatment for mood and anxiety disorders in a representative national sample. BMC Psychiatry. 2017 May 2;17(1):155.
3. Romain AJ, Bernard P. Behavioral and Psychological Approaches in Exercise-Based Interventions in Severe Mental Illness. In: Exercise-Based Interventions for Mental Illness. Elsevier; 2018. p. 187–207. Available from: https://linkinghub.elsevier.com/retrieve/pii/B9780128126059000101
Le changement climatique impacte toutes les strates de nos sociétés, nos habitudes et nos imaginaires. Une récente étude a examiné les liens entre les niveaux moyens d’activité physique à l’échelle de comtés et les attitudes pro-environnementales chez des adultes américains (1).
 Les chercheurs se basaient sur la théorie normes-croyances-valeurs de Stern. Brièvement, cette théorie postule que l’activation de valeurs personnelles va entraîner une mobilisation des croyances, des normes personnelles puis entraîner des comportements associés positivement à l’environnement. Les personnes développent et soutiennent les initiatives pro-environnementales lorsqu’elles perçoivent que leurs valeurs sont menacées par les changements environnementaux.
Les chercheurs se basaient sur la théorie normes-croyances-valeurs de Stern. Brièvement, cette théorie postule que l’activation de valeurs personnelles va entraîner une mobilisation des croyances, des normes personnelles puis entraîner des comportements associés positivement à l’environnement. Les personnes développent et soutiennent les initiatives pro-environnementales lorsqu’elles perçoivent que leurs valeurs sont menacées par les changements environnementaux.
Leurs hypothèses s’articulaient comme suit: être physiquement actif est positivement associé avec la croyance que le changement climatique peut entraîner des risques personnels, et le désir de développer des politiques de régulation. Les auteurs supposaient qu’être actif était associé à une connexion plus importante avec la nature et une perception accrue des effets négatifs de la dégradation de l’environnement sur leur pratique.
Afin de tester leurs hypothèses, ils ont couplé des donnés représentant le pourcentage d’adultes considérés comme actifs par comté avec une base de données de Yale qui examinaient les attitudes environnementales à travers le pourcentage de risque perçu pour soi attribué au changements  climatiques et la perception du besoin de politiques de lutte contre le changement climatique. (voir un exemple au Canada). Plusieurs variables de contrôle étaient utilisées comme l’accès à des infrastructures d’activité physique, le milieu de vie (ex. Rural), la part de personnes de plus de 65 ans, le sexe, l’ethnie, le niveau d’éducation et le pourcentage de vote Démocrate. Les analyses statistiques incluaient l’ensemble de ces variables.
climatiques et la perception du besoin de politiques de lutte contre le changement climatique. (voir un exemple au Canada). Plusieurs variables de contrôle étaient utilisées comme l’accès à des infrastructures d’activité physique, le milieu de vie (ex. Rural), la part de personnes de plus de 65 ans, le sexe, l’ethnie, le niveau d’éducation et le pourcentage de vote Démocrate. Les analyses statistiques incluaient l’ensemble de ces variables.
Les auteurs ont identifié une association statistique positive entre la part de personnes actives au sein d’un comté et la perception de risques personnels associés au changement climatique mais aussi au besoin de politiques de régulation.
Les auteurs proposent donc que la promotion de l’activité physique, particulièrement l’activité physique réalisée à l’extérieur pourraient être envisagée comme une stratégie de modification des attitudes environnementales. Bien que le devis transversal de cette étude est une limite importante, c’est, à ma connaissance, une des première investigation qui suggère qu’augmenter le niveau d’activité physique des adultes pourrait modifier les attitudes envers le changement climatique.
Si cette thématique vous intéresse voir aussi ces articles (ici et là)
1. Cunningham G, McCullough BP, Hohensee S. Physical activity and climate change attitudes. Climatic Change. 2020 Mar;159(1):61–74.
La  question du harcèlement et des abus n’est pas étrangère au monde du sport amateur et professionnel. Les gros titres sont nombreux en France actuellement, ils l’ont étés il y a quelques mois au Canada, plus particulièrement dans le milieu du football/soccer. Les affaires actuelles nous rappellent certains fait de l’histoire du sport à propos d’athlètes féminines dans des équipes nationales, de plus anciens articles de presses mais aussi d’une étude exploratoire qui quantifiait le taux d’agression sexuelle au sein d’un échantillon d’étudiants STAPS/kinésiologie en France (1). Les auteurs concluaient : ‘Près de 8 % des étudiants qui ont répondu à l’enquête déclarent avoir subi une agression d’ordre sexuel en milieu sportif, les filles plus que les garçons : 10 % versus 4 %’ (article en accès libre). Trop souvent comme d’autres problématiques sociétales, un sujet en chasse un autre dans les médias, et peu d’entre eux ont recours à l’enquête et au travail de fond.
question du harcèlement et des abus n’est pas étrangère au monde du sport amateur et professionnel. Les gros titres sont nombreux en France actuellement, ils l’ont étés il y a quelques mois au Canada, plus particulièrement dans le milieu du football/soccer. Les affaires actuelles nous rappellent certains fait de l’histoire du sport à propos d’athlètes féminines dans des équipes nationales, de plus anciens articles de presses mais aussi d’une étude exploratoire qui quantifiait le taux d’agression sexuelle au sein d’un échantillon d’étudiants STAPS/kinésiologie en France (1). Les auteurs concluaient : ‘Près de 8 % des étudiants qui ont répondu à l’enquête déclarent avoir subi une agression d’ordre sexuel en milieu sportif, les filles plus que les garçons : 10 % versus 4 %’ (article en accès libre). Trop souvent comme d’autres problématiques sociétales, un sujet en chasse un autre dans les médias, et peu d’entre eux ont recours à l’enquête et au travail de fond.
Le format podcast ou de baladodiffusion est en plein essor depuis plusieurs années. Si le monde du sport se cantonne souvent à des podcasts centrés sur l’actualité, un podcast actuel offre une toute autre perspective.
‘On fait quoi maintenant’ est le podcast à écouter pour comprendre les solutions qui s’offrent et pourraient se développer au Canada et au Québec pour aider les athlètes victimes de comportement inappropriés en milieu sportif. Il est mené par S.Radziszewski et E. Bouthillier, respectivement étudiants en psychologie communautaire et en journalisme. Ils mêlent habilement leurs compétences respectives pour traiter le sujet en profondeur avec le maximum d’acteurs du sport : athlètes, supporters, entraîneur, journalistes, membres de la fédération provinciale… La démarche est très originale et ce projet orienté vers les solutions mérite d’être écouté. Divisé en 8 chapitres, 5 sont actuellement disponibles. Je termine le 3e et je peux vous assurer que les épisodes sont ciselés et les rencontres riches. Le format permet de prendre son temps et de laisser parler les personnes interrogées. Si un épisode vous plaît, vous y trouverez aussi les ressources citées (ex. Chap 2, épisode 7, mon préféré pour l’instant).
Alors un seul mot d’ordre, faîtes-le connaître, partagez le lien sur les réseaux et abonnez-vous.
1- Joly & Décamps (2009). Les agressions sexuelles en milieu sportif : une enquête exploratoire. Science et Motricité
Je propose une traduction libre du texte de Greg Basky publié sur le site du Canadian Medical Association Journal.
Une mère envoi un message à la voisine pour qu’elle puisse récupérer les enfants après l’école, elle sera en retard car elle a raté le bus à la sortie de second travail. En attendant à l’arrêt, elle pense à toutes les tâches qu’elle soit réaliser avant de coucher ses enfants. Son médecin lui a recommandé de trouver le temps pour réaliser 20 minutes d’exercice physique, mais est-ce vraiment réaliste ?
 Les médecins et experts en politique publique qui travaillent dans des communautés ou quartiers à faible revenus soulignent que les directives nationales d’activité physique sont peu pertinentes pour les 3.5 millions de Canadiens vivant dans la pauvreté. “Je dirais que les directives actuelles pour les 18-64 ans ne reflètent pas la réalité pour les mères célibataires qui élèvent 2 enfants” rappelle Cheryl Camillo, directrice de la Maîtrise d’administration de la santé de l’Université de Regina.
Les médecins et experts en politique publique qui travaillent dans des communautés ou quartiers à faible revenus soulignent que les directives nationales d’activité physique sont peu pertinentes pour les 3.5 millions de Canadiens vivant dans la pauvreté. “Je dirais que les directives actuelles pour les 18-64 ans ne reflètent pas la réalité pour les mères célibataires qui élèvent 2 enfants” rappelle Cheryl Camillo, directrice de la Maîtrise d’administration de la santé de l’Université de Regina.
Les directives canadiennes recommandent aux adultes de faire au moins 150 minutes d’activité physique hebdomadaires qui font légèrement suer et qui augmentent la fréquence respiratoire. A titre d’exemple, les directives proposent de réaliser une marche rapide dans son quartier après le dîner ou de suivre un cours de danse après le travail.
Moins d’1 canadien sur 5 suit cette recommandation, et les personnes les plus pauvres sont celles qui les suivent le moins. Les études montrent que la pauvreté est une barrière à l’activité physique. Par exemple, être trop pauvre pour vivre dans un quartier sécuritaire et avec une bonne facilité à marcher est une énorme barrière à l’activité physique. Camillo souligne que les recommandations supposent que tous les Canadiens ont le temps et les ressources pour suivre les directives.
Les experts de l’activité physique lorsqu’ils construisent les directives suivent la logique Nike ‘just do it’. R. Ross, qui dirige le groupe d’experts qui prépare les 1er directives mondiales dîtes des 24 heures, partage ce constat. Cependant, il affirme ‘que cela ne veut pas dire que les personnes à faibles revenus devraient se dire Ok ce n’est pas pour moi, je ne peux pas faire cela, car oui elles le peuvent.’ R.Ross est Pr de physiologie de l’exercice pense que le manque de temps pourrait une barrière plus importante que le manque de ressources.
Le Dr P Fremont, qui dirige la Chaire du Sport et de l’exercice du Collège Royal de Médecine de Famille souligne que si la part des Canadiens respectant les directives augmentait de 1%, le Canada réaliserait des économies importantes. Il ajoute que le gouvernement devrait prendre des mesures fiscales pour aider les personnes qui ont les niveaux d’imposition les plus bas.
Les médecins qui travaillent avec des personnes à faibles revenus alertent qu’il est très difficile de prioriser l’activité physique quand les personnes luttent quotidiennement pour leur survie. La pédiatre M Brindamour qui travaille avec des familles à faible revenus reconnaît que les enfants font trop peu d’activité physique, car ce n’est généralement pas la priorité pour ces familles. Elle souligne que ce n’est pas uniquement une question de moyens car les personnes pauvres n’ont pas d’énergie mentale à dédier à l’activité physique, lorsqu’ils se battent pour mettre à manger sur la table. Ainsi, elle propose que la société devrait mettre plus d’emphase sur l’activité physique, à l’école et dans les lieux réservés aux enfants.
L’environnement dans lequel les personnes vivent peut entraîner des barrières à l’activité physique, difficilement surmontables. Une étude québécoise suggère que les écoles dans les quartiers pauvres possèdent moins de moyens liés à l’activité physique, et proposent moins de diversités d’activité physique, en leur murs que les écoles de quartiers plus aisés. À Toronto, une étude rapporte que les personnes (et particulièrement les nouveaux immigrants) qui vivent dans des quartiers avec une faible facilité à marcher ont un risque accru de développer un diabète, en comparaison aux quartiers plus aisés.
Les experts des politiques de santé soulignent que les directives devraient être plus « sensibles au contexte » avec des exemples plus clairs pour les personnes qui n’ont pas de voiture ou qui vivent dans des déserts alimentaires. Dr T Katapally proposent que les exemples contenus dans les futures directives devraient être proposés par les communautés visées. Il ajoute que par moment, il est préférable de construire de communautés plus tôt que des gyms. Une étude souligne que les personnes à faibles ressources ont plus de chances d’être actives si elles ont un réseau social plus large, incluant des personnes déjà actives dans ce réseau.
Vous connaissez un de mes nouveaux blogues préférés ? Non ? Je vous invite à y faire un tour, surtout lire l’article qui aborde la question des liens entre stress perçu et activité physique (AP) au quotidien. L’auteur y soulignait deux point importants. 
- L’association était statistiquement vérifiée quand on portait son intérêt sur les moyennes du groupe (AP <-> stress), mais c’était beaucoup moins vrai au niveau individuel.
- De plus, le lien entre ce comportement et le stress variait en terme de direction (+/-) au niveau individuel.
Globalement, il concluait sur l’importance de porter son intérêt sur la généralisabilité des résultats et sur les informations que l’on peut retirer d’analyses au niveau individuel.
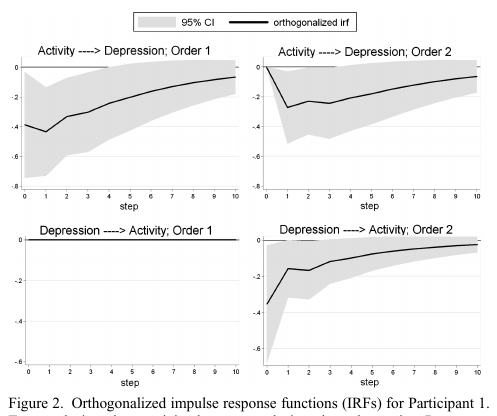
Une autre étude vient ajouter un point. En effet, Rosmalen et al. (2012)1 ont analysé au niveau individuel les associations entre l’AP et les symptômes dépressifs, rapportés quotidiennement par 4 femmes (55-59 ans) avec un antécédent d’infarctus cardiaque et des symptômes dépressifs élevés. L’étude se déroulait alors que les participantes démarraient un programme d’éducation thérapeutique. La Figure 1 ci-dessous représente les résultats bruts.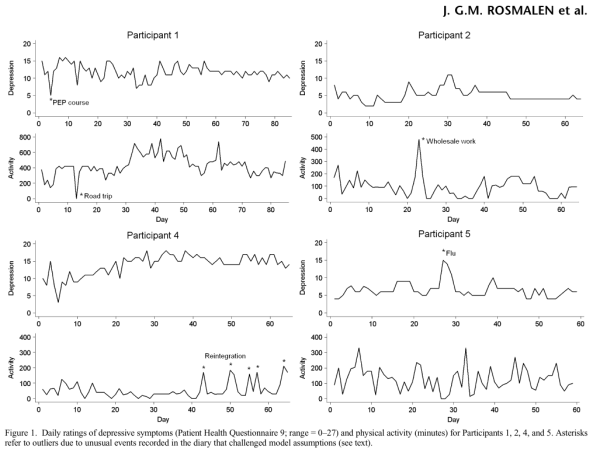
Les auteurs ont mené des analyses statistiques pour chaque participant. Ils exploraient 3 questions:
- Le niveau de dépression la veille (J-1) ou l’avant veille (J-2) était associé à l’activité physique du jour (J) et inversement ?
- La direction entre AP -> dépression ou dépression -> AP est la même pour les 4 participantes ?
- Une variation “importante” de l’AP ou de la dépression est-elle associée à un effet prolongé sur la dépression ou l’AP ? (voir Figure 2)
Pour l’ensemble de ces 3 analyses, aucun patron de résultats similaires était identifié systématiquement chez les 4 participantes. Autrement dit, les réponses en terme d’association décalées dans le temps, de direction des associations ou de persistance dans le temps des associations variaient d’une participante à une autre.
Cette étude illustre, dans un autre contexte, les résultats de l’article cité en introduction, mais cette fois-ci au sein de participants relativement homogènes en termes de profils. Bien entendu, il faudrait réitérer cette étude avec un échantillon plus important pour comparer les résultats obtenus au niveau du groupe et de chaque participant.
La question des liens entre activité physique et santé mentale est complexe, nous avons besoin dans le futur de mieux comprendre les différences entre les personnes, et peut être identifier les personnes chez qui cela pourrait (mieux) fonctionner et d’autres pas.
1. Rosmalen, J. G. M., Wenting, A. M. G., Roest, A. M., de Jonge, P. & Bos, E. H. Revealing Causal Heterogeneity Using Time Series Analysis of Ambulatory Assessments: Application to the Association Between Depression and Physical Activity After Myocardial Infarction. Psychosomatic Medicine 74, 377–386 (2012).
L’écoblanchiment dans le sport (2/2)
 Après rappel historique à propos de la renaissance moderne des Jeux Olympiques (JO), Miller souligne, comment à partir des années 80, les JO sont devenus une entreprise commerciale gigantesque par le développement de “partenariats” avec des entreprises. Il ajoute aussi que les JO sont aussi un instrument majeur de “soft-power” pour les états organisateurs. A titre d’exemple, le Japon a dépensé l’équivalent de son budget national pour mettre en place des installations, moyens de transports et communications pour les JO de Tokyo en 1964 afin de donner une image moderne au pays.
Après rappel historique à propos de la renaissance moderne des Jeux Olympiques (JO), Miller souligne, comment à partir des années 80, les JO sont devenus une entreprise commerciale gigantesque par le développement de “partenariats” avec des entreprises. Il ajoute aussi que les JO sont aussi un instrument majeur de “soft-power” pour les états organisateurs. A titre d’exemple, le Japon a dépensé l’équivalent de son budget national pour mettre en place des installations, moyens de transports et communications pour les JO de Tokyo en 1964 afin de donner une image moderne au pays.
L’écoblanchiment a pris un essor important au JO à partir des années 90, avec notamment une première pression issue de Greenpeace sur le gouvernement Australien afin que des stratégies de minimisation de pollution des sites des JO de Sydney soient mises en place. Toutefois, Miller critique sévèrement Greenpeace pour sa “contribution” indirecte à l’écoblanchiment en donnant une sorte de caution aux organisateurs et n’abordant pas les problèmes des JO impactant réellement l’environnement.
L’auteur poursuit ses exemples avec les JO d’Athènes et de Beijing. Il rappelle que la pollution atmosphérique était initialement massive dans cette ville. La seule solution efficace a été de fermer temporairement les usines émettrices avec une efficacité discutable. (voir aussi l”état actuel des installations des JO d’Athènes)
 Les JO de Londres en 2012 avaient présentés comme les plus verts de l’histoire. Miller dans un bref passage décrit ses perceptions personnelles liées à la construction du village olympique là où il vivait. Il souligne aussi que les associations environnementales chargées de veiller à diminuer l’empreinte carbone de l’événement avait peu d’impact décisionnel. Il ajoute que pour le 1er fois les organisateurs de JO développaient une nouvelle catégorie de partenaires: les partenaires durables (ex: BP, BMW, Cisco, General Electrics…), catégorie de partenariat qui ne demandait pas de réelles contre-parties environnementales.
Les JO de Londres en 2012 avaient présentés comme les plus verts de l’histoire. Miller dans un bref passage décrit ses perceptions personnelles liées à la construction du village olympique là où il vivait. Il souligne aussi que les associations environnementales chargées de veiller à diminuer l’empreinte carbone de l’événement avait peu d’impact décisionnel. Il ajoute que pour le 1er fois les organisateurs de JO développaient une nouvelle catégorie de partenaires: les partenaires durables (ex: BP, BMW, Cisco, General Electrics…), catégorie de partenariat qui ne demandait pas de réelles contre-parties environnementales.
Miller souligne aussi les efforts des JO “durables” de Vancouver pour développer des infrastructures en milieu naturel avec de la neige artificielle afin de palier les conséquences désastreuses de la pluie, précédant les JO. Cependant, il ajoute que les JO de Sochi étaient bien pires. Le gouvernement russe a simplement supprimé les évaluations d’impacts écologiques des installations et développé la stratégie de communication “une écologie populaire”. En d’autres termes, tout employé du comité organisateur devait avoir à cœur de préserver l’environnement. Or les JO de Sochi ont eu un impact négatif majeur sur les forêts anciennes, les terres arables, les populations de saumon environnantes et les réserves naturelles proches….
En conclusion, cet ouvrage déconstruit les discours et pratiques d’écoblanchiment dans le sport haut niveau. Il rappelle la dimension politique et économique des pratiques d’écoblanchiment (« greenwashing »). Si la question du changement climatique et du sport vous intéresse, il apparaît essentiel de le lire.
C’est aussi très pertinent de suivre aussi l’actualité des stratégies de communication des JO de Paris sur la question  environnementale et leur “durabilité”. Finissions par un petit jeu. Rappelons nous la citation évoquée dans le précédent article : “La durabilité est devenue une devise, et l’écoblanchiment un de ses outils” et des diverses stratégies d’écoblanchiment présentées, puis lisons ces 3 articles de presse:
environnementale et leur “durabilité”. Finissions par un petit jeu. Rappelons nous la citation évoquée dans le précédent article : “La durabilité est devenue une devise, et l’écoblanchiment un de ses outils” et des diverses stratégies d’écoblanchiment présentées, puis lisons ces 3 articles de presse:
Le développement durable, «ADN de la candidature» de Paris 2024 (L’ÉQUIPE)
“Le développement durable «n’est pas un objectif, c’est l’ADN même de la candidature que nous construisons avec les athlètes et l’ensemble de nos partenaires, a affirmé Tony Estanguet dans un communiqué du Comité. L’un des héritages majeurs pour Paris sera la possibilité pour les Parisiens de se baigner dans la Seine, dans la foulée des épreuves de triathlon qui se disputeraient au coeur de Paris, au pied de la Tour Eiffel, dans les eaux de la Seine, avec ce que cela implique en termes d’assainissement et de traitement de l’eau.”
Les engagements durables pour les Jeux Olympiques de Paris
“Cette démarche pour des Jeux Olympiques plus durables s’est faite avec le soutien et les propositions formulées par WWF France dans le cadre d’un rapport. Pour WWF, les Jeux Olympiques de Paris pourraient ainsi permettre une sensibilisation de tous les visiteurs”
Comment Paris veut organiser ses « JO verts » ( Le Parisien – Article en partenariat avec SUEZ)
“Pour relever ce défi, une « stratégie durabilité » a été bâtie et avec elle un plan de 47 actions dans de nombreux domaines (transports, infrastructures, gestion des déchets…)”
Très bonne analyse de Bastamag JO 2024 à Paris : pourquoi le rêve olympique peut se terminer en cauchemar financier
“« Dans l’histoire des grands événements sportifs internationaux, Paris 2024 est une candidature avant-gardiste d’un point de vue environnemental, assure Didier Lehénaff, fondateur de l’association Sport vert pour ma planète et vice-président de la fédération « Sport and Sustainability International ». C’est la première candidature certifiée ISO 20 121, une norme spécialement créée pour accompagner l’événementiel dans une logique de développement durable. » Fort du partenariat avec le WWF, grande caution éco-responsable de la candidature, le discours finit par faire mouche, même auprès d’un certain nombre d’acteurs de l’écologie.”
Si vous souhaitez lire en français, un document qui semble fort bien construit (je n’ai que les conclusions) Braam présente La durabilité environnementale des Jeux olympiques d’hiver, plus particulièrement les JO de Turin.
L’écoblanchiment dans le sport (1/2)
 Un court ouvrage de Toby Miller résume ses travaux de recherche sur la question de l’écoblanchiment (greenwashing) dans le sport. Le livre démarre sur une introduction qui présente les raisons et applications de l’écoblanchiment, et souligne que le terme anglais a été initié par Jay Westerveld. Il soulignait que les stratégies des hôtels pour ne pas utiliser plusieurs serviettes, par exemple, se basaient sur des argument écologiques quand l’hôtel souhaitait réaliser, en réalité, des économies. On peut résumer cette section par la citation suivante “La durabilité est devenue une devise, et l’écoblanchiment un de ses outils” p19.
Un court ouvrage de Toby Miller résume ses travaux de recherche sur la question de l’écoblanchiment (greenwashing) dans le sport. Le livre démarre sur une introduction qui présente les raisons et applications de l’écoblanchiment, et souligne que le terme anglais a été initié par Jay Westerveld. Il soulignait que les stratégies des hôtels pour ne pas utiliser plusieurs serviettes, par exemple, se basaient sur des argument écologiques quand l’hôtel souhaitait réaliser, en réalité, des économies. On peut résumer cette section par la citation suivante “La durabilité est devenue une devise, et l’écoblanchiment un de ses outils” p19.
Miller présente ensuite le sport, à travers une approche historique et critique, notamment la notion de biopouvoir de Foucault. Il présente aussi les visions d’auteurs comme Eco ou Webber sur les pratiques sportives. Il souligne que l’explosion des pratiques sportives compétitives professionnelles et l’application des stratégies capitalistes poussées à leur extrême, sont en quelque sorte un terreau fertile pour le développement de pratique d’écoblanchiment.
 La chapitre intitulé “Course le dimanche, vente le lundi” aborde l’écoblanchiment dans le domaine de la formule 1 et des courses de NASCAR (National Association for Stock Car Auto Racing). Il souligne que bien que ces pratiques sont majoritairement portées à glorifier la technique, la prise de risque, l’hyper-masculinisme, les instances qui dirigent la Formule 1 se présentent comme la fédération sportive ayant les pratiques les plus durables, en étant une des premières à s’être doté d’une politique de réduction des gaz à effet de serre. Chaque kilomètre roulé en F1 équivaut à 1500kg de CO2 (9 fois une voiture familiale) . Cependant, les courses en elle même représentent uniquement 0.3% des ces émissions, majoraitirement dues au transport, usinage, matériels…. Autre exemple, la fédération internationale d’automobile s’est dotée d’un Institut de sécurité et durabilité des sports mécaniques “garantissant une réduction majeure des émission liées au course automobiles d’ici 2030 et 2050”. Ce qui est négligeable si on regarde leur part respective dans les émissions des courses automobiles. Il présente aussi les excès d’enthousiasme économique et le manque de démocratie locale liés à l’accueil de grands prix dans le villes hôtes.
La chapitre intitulé “Course le dimanche, vente le lundi” aborde l’écoblanchiment dans le domaine de la formule 1 et des courses de NASCAR (National Association for Stock Car Auto Racing). Il souligne que bien que ces pratiques sont majoritairement portées à glorifier la technique, la prise de risque, l’hyper-masculinisme, les instances qui dirigent la Formule 1 se présentent comme la fédération sportive ayant les pratiques les plus durables, en étant une des premières à s’être doté d’une politique de réduction des gaz à effet de serre. Chaque kilomètre roulé en F1 équivaut à 1500kg de CO2 (9 fois une voiture familiale) . Cependant, les courses en elle même représentent uniquement 0.3% des ces émissions, majoraitirement dues au transport, usinage, matériels…. Autre exemple, la fédération internationale d’automobile s’est dotée d’un Institut de sécurité et durabilité des sports mécaniques “garantissant une réduction majeure des émission liées au course automobiles d’ici 2030 et 2050”. Ce qui est négligeable si on regarde leur part respective dans les émissions des courses automobiles. Il présente aussi les excès d’enthousiasme économique et le manque de démocratie locale liés à l’accueil de grands prix dans le villes hôtes.
Pour le NASCAR, un programme nommé “Race to green” a été mis en place afin d’aider les fans à planter des arbres, recycler et de supporter certains lieux de course à récupérer l’eau de pluie, développer des jardins biologique et utiliser des moutons pour “tondre” les espaces verts de la course.
Le chapitre Football (soccer) rappelle que les rencontres internationales sont les événements les plus suivis mondialement. Miller souligne les liens étroits et anciens entre des sponsors nourrissant des désastres écologiques et la FIFA. Il présente par exemple le programme “Green goal” de la coupe du monde de 2006 en Allemagne, souhaitant compenser les émissions de CO2 par des projets en Inde et Afrique du sud d’économie d’énergie en souhaitant faire une coupe du monde carbone neutre. Seulement, les promoteurs ont omis de calculer le coût en CO2 du transport aérien lié à l’événement, coût représentant la part principale des émissions. La FIFA a utilisé un stratagème similaire en Afrique du sud développant un programme d’éoliennes… pour tendre vers le neutre carbone. Seulement le transport aérien représentait 67% des émissions de CO2. L’auteur poursuit ensuite avec le Brésil et la Russie et les pics de consommation énergétique lié au match diffusé en direct.
 Le dernier article présentait les formes principales des études à devis expérimental à cas unique (DECU) et leurs intérêts en activité physique adaptée. Sur les questions des effets de programmes d’activité physique adaptée sur la symptomatologie de personnes aux prises avec un trouble mental, peu d’études à DECU ont été publiées. Toutefois, une équipe belge a examiné les effet de ce type d’intervention chez des adultes hospitalisés à temps complet avec un diagnostic de trouble de l’humeur1. Ils ont répliqué une série de DECU à 2 phases: A (observationnelle) et B (interventionnelle).
Le dernier article présentait les formes principales des études à devis expérimental à cas unique (DECU) et leurs intérêts en activité physique adaptée. Sur les questions des effets de programmes d’activité physique adaptée sur la symptomatologie de personnes aux prises avec un trouble mental, peu d’études à DECU ont été publiées. Toutefois, une équipe belge a examiné les effet de ce type d’intervention chez des adultes hospitalisés à temps complet avec un diagnostic de trouble de l’humeur1. Ils ont répliqué une série de DECU à 2 phases: A (observationnelle) et B (interventionnelle).
Les participants réalisaient 3 séances hebdomadaires en petits groupes qui couplaient des activités de type aérobie et résistance à intensité libre. Les encadrants souhaitaient que les participants vivent des expériences de succès par l’atteinte d’objectifs et qu’ils améliorent leur condition physique perçue et objective.
Chaque jour, les participants auto-évaluaient à l’aide d’un item respectif, leur niveau de dépression, d’anxiété, de tension et de bien-être (à 20H).
Les auteurs soulignent que les participants durant les 2 phases suivaient une thérapie cognitive-comportmentale individuelle (1h/sem), une thérapie systémaique (2h/mois), des ateliers d’ergothérapie (3/sem), une psychothérapie de grouep (2/sem), une rencontre hebdomadaire avec un psychiatre et avaient tous un ou plusieurs traitement(s) psychopharmacologique(s).
29 participants ont été recrutés pour une période allant de 77 à 436 jours. La phase B d’entraînement a duré entre 9 et 42 jours.
Les analyses statistiques réalisées pour chaque participant, révélaient qu’un seul semble avoir statistiquement diminué son niveau de dépression auto-rapporté. Les méta-analyses réalisées n’identifient pas de pattrons de réponses commun en terme de dépression ou bien-être. L’anxiété, le niveau de tension perçu et le bien-être ne semblent affecté par la pratique d’APA. 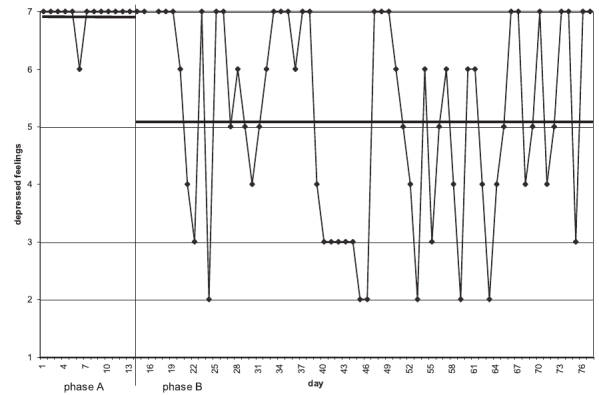
Ces résultats sont en désaccord avec la littérature scientifique qui (à l’époque) était basée uniquement sur des études incluant des adultes suivis en ambulatoire. Les auteurs soulèvent de nombreux biais comme la participation volontaire au programme d’APA, l’hétérogénéité des diagnostics,le fait que les autres intervention étaient poursuivies en parallèle, ou les différentes vitesse de “rétablissement naturel” au niveau individuel. Les lecteurs pourront se rapporter au précédent article sur la comparaison exercice physique, psychothérapie.
Cette étude est riche d’enseignement et mériterait d’être reproduite à ce jour en palliant les limites méthodologiques.
1. van de Vliet P, Onghena P, Knapen J, Fox K, Probst M, van Coppenolle H, et al. Assessing the additional impact of fitness training in depressed psychiatric patients receiving multifaceted treatment: a replicated single-subject design. Disability and Rehabilitation. 2003 Dec 16;25(24):1344–53.
 Durant mes études de master, un professeur parlait souvent d’un devis d’étude qui devrait être plus présent dans le domaine de l’activité physique adaptée: le devis expérimental à cas unique (DECU). Je l’avais alors écouté d’une oreille (désolé François !).
Durant mes études de master, un professeur parlait souvent d’un devis d’étude qui devrait être plus présent dans le domaine de l’activité physique adaptée: le devis expérimental à cas unique (DECU). Je l’avais alors écouté d’une oreille (désolé François !).
Le DECU consiste en l’étude intensive d’un seul individu dans le but de déterminer l’impact sur une ou plusieurs variables dépendantes, d’une intervention réalisé en milieu naturel. Le DECU peut prendre plusieurs formes1. La plus simple reste la forme dîte AB, où A représente une durée où l’on mesure la ou les variables d’intérêt de manière répétée (ex. Remplissage hebdomadaire d’un questionnaire de qualité de vie durant 4 semaines) et la phase B où l’on propose une intervention (ex. Intervention d’activité physique adaptée bi-hebdomadaire de 12 semaines) tout continuant les mesures répétées.
Le DECU peut être complexifié en répétant ces 2 phases1, on obtient donc un devis dît ABAB. La phase A peut aussi être différentes pour les participants en fonction d’une répartition aléatoire choisie (ex. 3, 5, 8 semaines) ou de contextes cliniques (ex. Liste d’attente avant d’accéder à un Enseignant en APA). Le DECU peut aussi prendre la forme d’un devis avec changement de critères, ici l’intervention peut être décidée en fonction de l’atteinte ou non d’un critère clinique ou comportemental (ex. Score coupure à un questionnaire, décision clinique, diminution de la consommation de tabac de 30%). Les graphiques sont issus de l’article de Lanovaz1 (en accès libre), si vous souhaitez approfondir la question un livre francophone très pédagogique est en accès libre ici2.
Les études de type DECU sont très développées en psychologie de l’éducation, psychologie clinique, psychologie de la santé, mais aussi en pharmacologie1,2. Dans le domaine de l’activité physique, une revue de littérature est disponible3. Pour ce premier article, nous allons examiner la récente publication australienne, à propos d’une étude cas4. Les auteurs présentent une intervention d’auto-gestion visant l’atteinte d’une pratique régulière de course à pied chez un homme de 44 ans réalisant 3 à 4 marches de hebdomadaires. C’est une étude à DECU avec changement de critères.
L’objectif était triple: réussir à courir, en groupe, sans se blesser. L’intervention d’auto-gestion consistait en des rencontres fréquentes avec un conseiller. Les premières séances ciblaient la gestion de l’anxiété “de performance”, puis en une évaluation du comportement actuel, puis enfin à l’établissement d’intervalles d’incrémentation de la distance courue. Si le participant réussissaient à réaliser 20% supplémentaire de la distance initiale durant 4 séances de suites, il pouvait augmenter à nouveaux de 20%. Puis après l’atteinte de 160% de la distance initiale, l’incrémentation était de 60% (et un critère de rythme supplémentaire était utilisé) et le participant devait réussir à identifier des personnes de son entourage pour l’accompagner. L’analyse des effets de l’intervention est graphique, on s’aperçoit que le participant réussit parfaitement l’atteinte du critère de changement pour la distance mais non pour le rythme4.
De nombreux facteurs extérieurs pourraient influencer le comportement du sujet (saison, température). L’intervention pourrait aussi être plus aisément décrite afin de faciliter la reproductibilité. Cependant, cela reste une bonne introduction au DECU. Une méthode plus sophistiquée et une exploration de la reproductibilité avec d’autres cas pourrait être une méthode solide pour tester des hypothèses dans le cadre d’un mémoire de Maîtrise APA/kinésiologie ou chez des cliniciens qui se posent des questions.
- 1- Lanovaz, M. J. (2013). L’Utilisation de devis expérimentaux à cas unique en psychoéducation. Revue de psychoéducation, 42(1), 161. https://doi.org/10.7202/1061728ar
- 2- Genoud, P. a, & Reicherts, M. (2016). L’Analyse Du Cas Singulier Dans La Pratique Et La Recherche Psychosociales. Zks-Verlag.
- 3- Haegele, J. A., & Hodge, S. R. (2015). The Applied Behavior Analysis Research Paradigm and Single-Subject Designs in Adapted Physical Activity Research. Adapted Physical Activity Quarterly: APAQ, 32(4), 285–301. https://doi.org/10.1123/APAQ.2014-0211
- 4- Furlonger, B., Kiley, S., Moore, D., Busacca, M., & Chittleborough, P. (2018). Using a single-case experimental design to evaluate a cognitive-behavioural self-management counselling intervention. Asia Pacific Journal of Counselling and Psychotherapy, 9(1), 46–60. https://doi.org/10.1080/21507686.2017.1411375
Une récente étude1 a examiné l’activité physique (AP) auto-rapportée, avant et pendant un traitement  antidépresseur (Inhibiteur sélectif de la recapture de la sérotonine) chez 100 adultes ayant reçu un diagnostic de dépression majeure. Plus précisément, les chercheurs voulaient savoir si les répondeurs au traitement (diminution de 50 % du score à une échelle validée) augmentaient leur AP.
antidépresseur (Inhibiteur sélectif de la recapture de la sérotonine) chez 100 adultes ayant reçu un diagnostic de dépression majeure. Plus précisément, les chercheurs voulaient savoir si les répondeurs au traitement (diminution de 50 % du score à une échelle validée) augmentaient leur AP.
Les résultats suggèrent que les répondeurs augmentaient significativement leur moyenne hebdomadaire d’AP d’intensité modérée à élevée. Ensuite, l’AP avait tendance à diminuer légèrement. Environ 30% des participants avaient un niveau d’AP équivalent au recommandations.
Cette étude est la première à réellement questionner le rôle de l’AP comme un indicateur de réponse au traitement par antidépresseur. Il y a toutefois trois limites importantes : la mesure de l’AP auto-rapportée (environ 150 minutes AP d’intensité modérée à élevée), les résultats ne sont généralisables qu’à un seul psychotrope et la taille de l’échantillon reste modeste.
Pour les lecteurs qui s’intéressent au lien entre psychotropes et AP, voir les précédents articles du blogue (ici & là) ou la publication suivante2.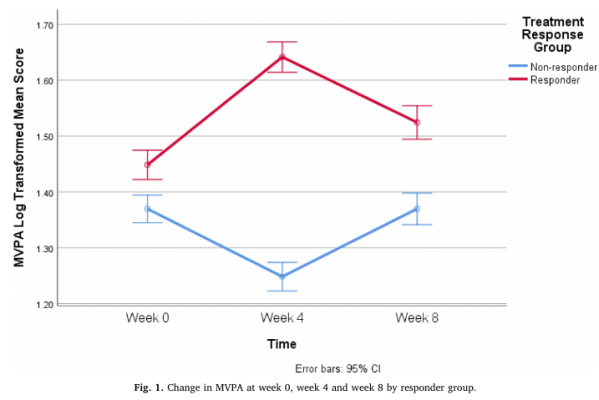
1. Yun, L. et al. Are early increases in physical activity a behavioral marker for successful antidepressant treatment? J. Affect. Disord. 260, 287–291 (2020).
2. Bernard & Carayol, M. A commentary on the importance of controlling for medication use within trials on the effects of exercise on depression and anxiety. Ment. Health Phys. Act. 9, 10–15 (2015).
Existe-t-il une relation entre le nombre de visites chez le médecin et l’activité physique ?
 Une équipe composée d’économistes1 a utilisé les données longitudinales d’une cohorte anglaise pour tenter de réponse à cette question (>10000 personnes). Les adultes rapportaient le nombre de visites chez les médecins de famille sur les 12 derniers mois (excluant celles à l’hôpital), puis chaque année ils décrivaient la fréquence où ils pratiquaient un sport, de la natation ou de la marche.
Une équipe composée d’économistes1 a utilisé les données longitudinales d’une cohorte anglaise pour tenter de réponse à cette question (>10000 personnes). Les adultes rapportaient le nombre de visites chez les médecins de famille sur les 12 derniers mois (excluant celles à l’hôpital), puis chaque année ils décrivaient la fréquence où ils pratiquaient un sport, de la natation ou de la marche.
Les analyses statistiques sont un peu obscures mais elles semblent être ajustées pour des facteurs confondants classiques (age, tabagisme, maladie chronique….).
Les auteurs ont identifié une association négative et non linéaire. Une visite supplémentaire chez le médecin était associée à une diminution de 0,5 point de la probabilité de réaliser une activité physique (vigoureuse) au moins une fois par semaine. Ces résultats restent quasiment identiques lorsqu’on découpe l’échantillon par classe d’âge ou pour d’autres intensités d’activité physique.
Les résultats sont peu interprétés dans l’article. On pourrait expliquer cela par le peu d’appétence des médecins à promouvoir l’activité physique, leur manque de formation, de temps…. Peut-être que mettre le médecin au comme acteur majeur de la promotion de l’activité physique ne pourrait pas être une bonne solution (ex programmes Sport-santé…..)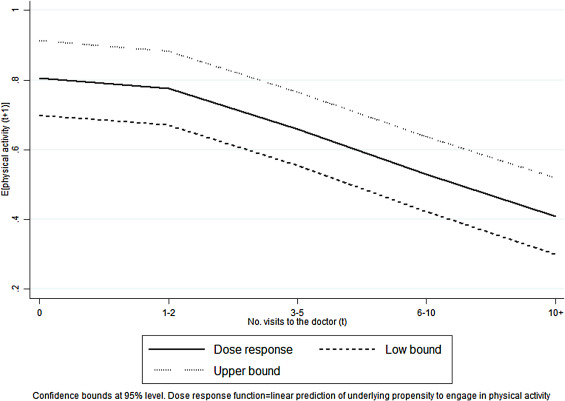
1. Fichera, E., Emsley, R. & Sutton, M. Is treatment “intensity” associated with healthier lifestyle choices? An application of the dose response function. Econ. Hum. Biol. 23, 149–163 (2016).
 La revue Journal of Psychosomatic Research1 (accès libre) publie ce mois-ci un travail collectif qui aura duré plus de trois années. En effet, avec la collaboration étroite de J. Savard (U. Laval, Canada) et de L.M Buffart (U Amsterdam, Pays-Bas), nous avons utilisé les données disponibles dans la littérature scientifique et les données ‘brutes’ de 17 essais cliniques [c-à-d que les chercheurs ont partagé leurs données, une fois l’étude terminée, >2100 patients].
La revue Journal of Psychosomatic Research1 (accès libre) publie ce mois-ci un travail collectif qui aura duré plus de trois années. En effet, avec la collaboration étroite de J. Savard (U. Laval, Canada) et de L.M Buffart (U Amsterdam, Pays-Bas), nous avons utilisé les données disponibles dans la littérature scientifique et les données ‘brutes’ de 17 essais cliniques [c-à-d que les chercheurs ont partagé leurs données, une fois l’étude terminée, >2100 patients].
- Notre objectif était double : Les interventions d’exercice physique sont-elles associées à une diminution des troubles du sommeil et une amélioration de la qualité du sommeil ? Quels sont les caractéristiques démographiques, cliniques ou liés à l’intervention qui pourraient être associés à de meilleurs résultats ?
Lorsque l’on rassemble la totalité des données disponibles dans la littérature (27 & 17 études) ayant respectivement une mesure de trouble du sommeil ou de qualité du sommeil, les analyses statistiques corrigées, nous permettent de montrer une diminution légère des troubles du sommeil à la suite d’une intervention d’exercice physique. En revanche, aucun effet n’est constaté sur la qualité du sommeil.
Les données partagées des chercheurs nous permettaient d’explorer les caractéristiques des participants ou des programmes d’exercice physique. En voici quelques un : âge, sexe, type de cancer, présence de métastases, type de traitement [ex. chirurgie], durée de l’intervention, fréquence, intensité…. Bilan, aucun des facteurs testés n’était associé à moins de trouble du sommeil. Pour la qualité du sommeil, nous avons uniquement testé la présence initiale d’un trouble de sommeil avant l’intervention, sans résultat.
Il y aurait beaucoup de choses à dire sur ces résultats. Tout d’abord, les deux variables d’intérêt étaient uniquement auto-rapportées dont une avec un seul item. L’effet statistique significatif demeure faible, on peut se demander alors si les bénéfices ‘théoriques’ ont vraiment une réalité clinique pour les participants. Enfin, il y a beaucoup de facteurs spécifiques aux types de cancer qui pourraient entre en jeu. Par exemple, la prévalence des bouffées de chaleur nocturnes chez les femmes traitées pour un cancer du sein, nous en savons peu sur l’impact de l’exercice sur ce symptôme.
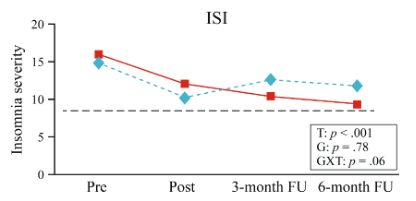 À ce jour, le traitement basé sur des données probantes qui aide le plus les adultes aux prises avec des troubles du sommeil en contexte oncologique reste la thérapie cognitive et comportementale centrée sur l’insomnie (TCC-I). D’ailleurs une récente étude menée par J.Savard a comparé la TCC-I avec un programme d’exercice semi-supervisé2. La question des chercheurs n’était pas d’identifier la meilleure intervention mais plus tôt de savoir si les deux traitements pouvaient être considérés comme équivalents. Les résultats suggéraient que les deux interventions ont un effet sur la diminution des troubles. Cependant, à court terme la TCC-I était supérieure à court terme mais les deux traitements avaient le même effet à moyen terme.
À ce jour, le traitement basé sur des données probantes qui aide le plus les adultes aux prises avec des troubles du sommeil en contexte oncologique reste la thérapie cognitive et comportementale centrée sur l’insomnie (TCC-I). D’ailleurs une récente étude menée par J.Savard a comparé la TCC-I avec un programme d’exercice semi-supervisé2. La question des chercheurs n’était pas d’identifier la meilleure intervention mais plus tôt de savoir si les deux traitements pouvaient être considérés comme équivalents. Les résultats suggéraient que les deux interventions ont un effet sur la diminution des troubles. Cependant, à court terme la TCC-I était supérieure à court terme mais les deux traitements avaient le même effet à moyen terme.
Si vous souhaitez approfondir la question :
- Bernard P, Ivers H, Savard M-H, Savard J. Temporal relationships between sleep and physical activity among breast cancer patients with insomnia. Health Psychol. 2016;35(12):1307-1315. doi:10.1037/hea0000408
- Mercier J, Savard J, Bernard P. Exercise interventions to improve sleep in cancer patients: A systematic review and meta-analysis. Sleep Medicine Reviews. 2017;36(Supplement C):43-56. doi:10.1016/j.smrv.2016.11.001
1. Bernard, P. et al. Effects and moderators of exercise on sleep in adults with cancer: Individual patient data and aggregated meta-analyses. J. Psychosom. Res. 124, 109746 (2019).
2. Mercier, J., Ivers, H. & Savard, J. A non-inferiority randomized controlled trial comparing a home-based aerobic exercise program to a self-administered cognitive-behavioral therapy for insomnia in cancer patients. Sleep 41, (2018).
 Deux articles du blogues abordaient en 2017 l’utilisation de signaux (pas de couleurs collés au sol et ou affiches présentant des slogans) (ici & là) afin d’augmenter la fréquence d’utilisation des escaliers dans des entreprises ou bouches de métro. Ces interventions sont souvent présentées comme des interventions de « nudging », manipulation douce.
Deux articles du blogues abordaient en 2017 l’utilisation de signaux (pas de couleurs collés au sol et ou affiches présentant des slogans) (ici & là) afin d’augmenter la fréquence d’utilisation des escaliers dans des entreprises ou bouches de métro. Ces interventions sont souvent présentées comme des interventions de « nudging », manipulation douce.
Ces précédentes études avaient des résultats mitigés sur l’augmentation de la fréquence des escaliers, voir aussi l’article du Monde sur cette question (plus bas).
Un article paru cet été (1) rapporte les résultats d’une étude examinant l’effet d’affiches placées avant une série d’escaliers ou d’escaliers mécaniques dans l’aéroport de San-Diego. Les auteurs s’interrogent sur le fait que peu de précédentes études ont comparé les effets des affiches sur la fréquence de montées d’escalier mécaniques ou non et le fait d’être passif ou actif dans l’escalier mécanique.
Ils ont alors filmé les utilisateurs durant 20 jours (10 jours avec puis 10 jours sans affiches). Les assistants de recherche codaient le genre, l’heure, la forme du corps, les chaussures, l’importance et le nombre de bagages, les vêtements portés et le besoin apparent d’escalier mécanique (ex. mobilité réduite) chez plus de 13500 voyageurs. Ces informations permettaient d’ajuster les modèles statistiques.
- Les affiches faisaient passer la fréquence de l’utilisation des escaliers de 3,6 % à 6,9 % (un peu plus du double, 115 % dans le modèle de regression).
- En revanche, la fréquence de montée des escaliers mécaniques passaient de 20,4 % à 18,5 % (soit 10 % de baisse) pendant l’intervention.
- Lorsque les chercheurs rassemblait la fréquence des personnes montant activement les escaliers (mécaniques ou non) versus la fréquence de montée d’escalier passives, l’intervention entraînait une augmentation de 13 %.
Les auteurs montrent l’utilisation d’affiches augmentent la fréquence de montée d’escaliers et diminuent la fréquence d’utilisation passive ou active d’escaliers mécaniques. Ils suggèrent que les personnes qui utilisent les escaliers pourraient être celles qui gravissent déjà les escaliers mécaniques activement. Ainsi, les effets bénéfiques de type nudging des précédentes études comparant la fréquence d’utilisation d’escaliers et d’escaliers mécaniques pourraient être surévalués selon eux.
Pour les lecteurs qui souhaitent réfléchir sur l’utilisation, la médiatisation croissante du nudge en santé, je conseille la lecture de l’ouvrage collectif : Le biais comportementaliste aux éditions SciencesPo ou encore de visiter le site dédié au livre.
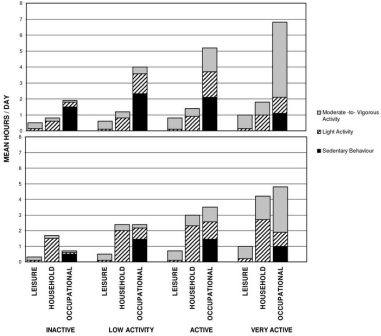
Plus de 15000 participants d’Aberta (35-69 ans, Canada) ont répondu au questionnaire PYTAQ [Past Year Total Physical Activity Questionnaire] (en 2001) (Csizmadi, Lo Siou, Friedenreich, Owen, & Robson, 2011) qui permet de caractériser l’activité physique réalisée sur les 12 derniers mois ainsi que la dépense énergétique en fonction d’un compendium.
Le graphique ci-dessous représente les domaines d’activité physique en fonction d’une classification allant d’inactif à très actif en fonction du sexe. Les chercheurs ont représenté les domaines les plus saillants par catégories.
Chez les hommes, la sédentarité est très déterminée par le travail. On peut aussi remarquer que les tâches ménagères représentent (malheureusement) une part importante de l’activité physique chez les répondantes. Parmi les plus actif.ve.s, on peut aussi bien déterminer le rôle de l’activité physique au travail. Les regard les plus aiguisés auront remarqué l’absence du transport actif, je cite “Transportation-related energy expenditure was negligible (less than 0.5% of TEE) in both genders regardless of activity level”. Cela peut s’expliquer par le lieu et les température, en effet, l’Alberta n’est pas réellement le paradis du vélo (même si Calgary a organisé le congrès du vélo d’hiver en 2019).
Cet article illustre l’obligation que nous avons de conceptualiser l’activité physique dans ce multiples dimensions afin d’aider les personnes à être plus actives dans différents domaines et de développer des interventions/politiques plus nuancées.
Voir aussi l’article d’Omourou présenté dans le blogue en 2016
Csizmadi, I., Lo Siou, G., Friedenreich, C. M., Owen, N., & Robson, P. J. (2011). Hours spent and energy expended in physical activity domains: Results from The Tomorrow Projectcohort in Alberta, Canada. International Journal of Behavioral Nutrition and Physical Activity, 8(1), 110. https://doi.org/10.1186/1479-5868-8-110
 Lors d’une collaboration sur étude examinant les liens entre activité physique et caractéristiques perçus du quartier d’habitation chez des adultes aux prises avec un trouble de santé mental sévère, j’ai pour la première fois pris conscience du possible impact de l’insécurité sur les habitudes d’activité physique (Vancampfort et al., 2013). Récemment, une revue systématique et méta-analyse a été publiée sur cette question par une équipe de recherche américaine (Rees-Punia, 2018).
Lors d’une collaboration sur étude examinant les liens entre activité physique et caractéristiques perçus du quartier d’habitation chez des adultes aux prises avec un trouble de santé mental sévère, j’ai pour la première fois pris conscience du possible impact de l’insécurité sur les habitudes d’activité physique (Vancampfort et al., 2013). Récemment, une revue systématique et méta-analyse a été publiée sur cette question par une équipe de recherche américaine (Rees-Punia, 2018).
Ils ont identifié 15 études examinant les liens entre activité physique et insécurité perçue et 4 où l’insécurité était caractérisée sur la base d’un indicateur « objectif ». La moitié des études incluaient des participants d’un seul morpho-type (hispanique, afro-américian, européen), 3 des enfants et 4 étaient réalisées dans des pays en développement. La totalité de celles-ci avaient un devis transversal.
Les résultats de analyses statistiques suggèrent que percevoir son lieu de vie comme sécure est associé en moyenne à 27% de plus d’activité physique. Plus les participants vivaient dans un environnement objectivement insécure, moins ils rapportaient être actif (environ 28%).
Les auteurs ont exploré si le pays de l’étude, la méthode de mesure de l’activité physique ou de l’insécurité ou encore l’âge des participants modéraient les résultats. Mais aucun modérateur n’était significativement associé.
Dans la discussion les auteurs soulignent qu’à leur connaissance une seule étude longitudinale a été publiée. Ses auteurs concluaient que les participants augmentaient d’environ 10 min de marche hebdomadaire lorsqu’ils percevaient leur environnement comme plus sécure (Foster, Knuiman, Hooper, Christian, & Giles-Corti, 2014).
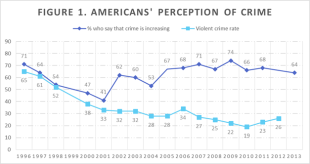
Cette article illustre bien comment la promotion de l’activité physique repose aussi sur les politiques publiques et l’urbanisme. Il y peut être aussi un effet négatif du journal de TF1 ou de certaines émissions apeurantes sur l’activité physique des auditeurs. Si vous regardez les graphique ci dessous, il se pourrait que l’insécurité objective et perçue soient relativement découplées.
- Foster, S., Knuiman, M., Hooper, P., Christian, H., & Giles-Corti, B. (2014). Do changes in residents’ fear of crime impact their walking? Longitudinal results from RESIDE. Preventive Medicine, 62, 161–166. https://doi.org/10.1016/j.ypmed.2014.02.011
- Rees-Punia, E. (2018). Crime, perceived safety, and physical activity: A meta-analysis. Preventive Medicine, 111, 307–313. https://doi.org/10.1016/j.ypmed.2017.11.017
- Vancampfort, D., De Hert, M., De Herdt, A., Vanden Bosch, K., Soundy, A., Bernard, P. P., … Probst, M. (2013). Associations between physical activity and the built environment in patients with schizophrenia: a multi-centre study. General Hospital Psychiatry, 35(6), 653–658. https://doi.org/10.1016/j.genhosppsych.2013.07.004
Un article de Nature (Althoff et al. 2017) utilisait des données issues d’une application comptabilisant le nombre de pas quotidien chez plus de 700000 personnes issues de plus de 46 pays différents, dont 90 % étaient des pays développés économiquement. Ils ont « croisé » ces données avec l’indice de Gini. Selon Wikipédia, « Ce coefficient est utilisé pour mesurer l’inégalité des revenus dans un pays. … Le coefficient de Gini est un nombre variant de 0 à 1, où 0 signifie l’égalité parfaite et 1 signifie une inégalité parfaite (une seule personne dispose de tous les revenus et toutes les autres n’ont aucun revenu). 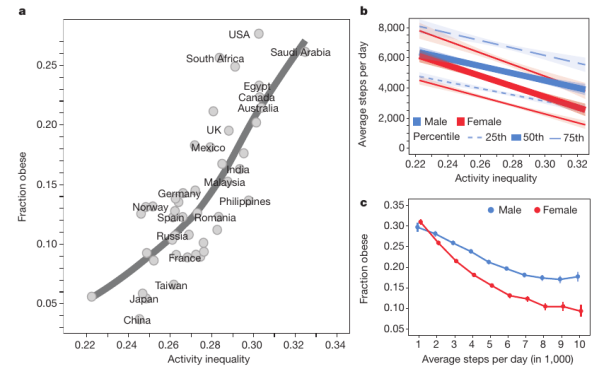
Dans les pays où les inégalités sont plus fortes, les personnes réalisaient un nombre de pas quotidiens plus faibles. Plus le niveau d’inégalité semblait important et plus les femmes réalisaient encore d’activité physique que les hommes. Autrement dit, l’inégalité au sein d’un pays affecte négativement encore plus l’activité physique des femmes.
Lorsque les chercheurs comparaient la contribution des inégalités et de l’activité physique sur la prévalence d’obésité, ces deux facteurs étaient associés mais le niveau d’inégalité avait une force explicative plus importante.
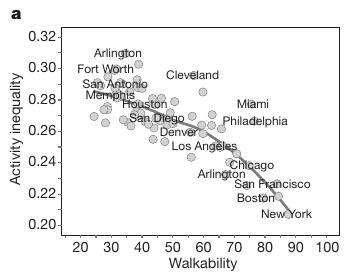 L’équipe de chercheur portait aussi son intérêt sur le rôle de la « facilité à marcher » (walkability) au sein de 69 villes américaines et leur lien avec les inégalités et le nombre de pas. Un niveau de « facilité à marcher » élevé était retrouvé dans les villes les plus égalitaires, et nécessairement le nombre de pas était lui aussi plus élevé.
L’équipe de chercheur portait aussi son intérêt sur le rôle de la « facilité à marcher » (walkability) au sein de 69 villes américaines et leur lien avec les inégalités et le nombre de pas. Un niveau de « facilité à marcher » élevé était retrouvé dans les villes les plus égalitaires, et nécessairement le nombre de pas était lui aussi plus élevé.
Cette étude de grande qualité souligne le lien ténu entre égalité au sein d’un pays et activité physique mais rappelle aussi que les efforts pourraient plus fournis pour réduire les inégalités (versus augmenter l’activité physique) afin de diminuer la prévalence de l’obésité. Elle met en exergue la place de l’urbanisme dans la lutte contre les conséquences des inégalités et l’inactivité physique.
 Pour les lecteurs qui veulent approfondir la question, deux conseils de lecture : 1) le livre de Kate Pickett, Richard Wilkinson traduit en France et au Québec sous les titres : Pourquoi l’égalité est meilleure pour tous (Éditions les petits matins), L’égalité, c’est mieux (Ecosociété)
Pour les lecteurs qui veulent approfondir la question, deux conseils de lecture : 1) le livre de Kate Pickett, Richard Wilkinson traduit en France et au Québec sous les titres : Pourquoi l’égalité est meilleure pour tous (Éditions les petits matins), L’égalité, c’est mieux (Ecosociété)
Pour les lecteurs qui veulent quelque chose de facile à lire : L’égalité c’est la santé (Fakir éditions ), un entretien entre Wilkinson l’auteur du livre précédent et Francois Ruffin
Althoff, T., Sosič, R., Hicks, J. L., King, A. C., Delp, S. L., & Leskovec, J. (2017). Large-scale physical activity data reveal worldwide activity inequality. Nature, 547(7663), 336–339. https://doi.org/10.1038/nature23018























 Chomsky en français
Chomsky en français